سیاه شدن دندان ؛ هشداری برای بیماری های پنهان
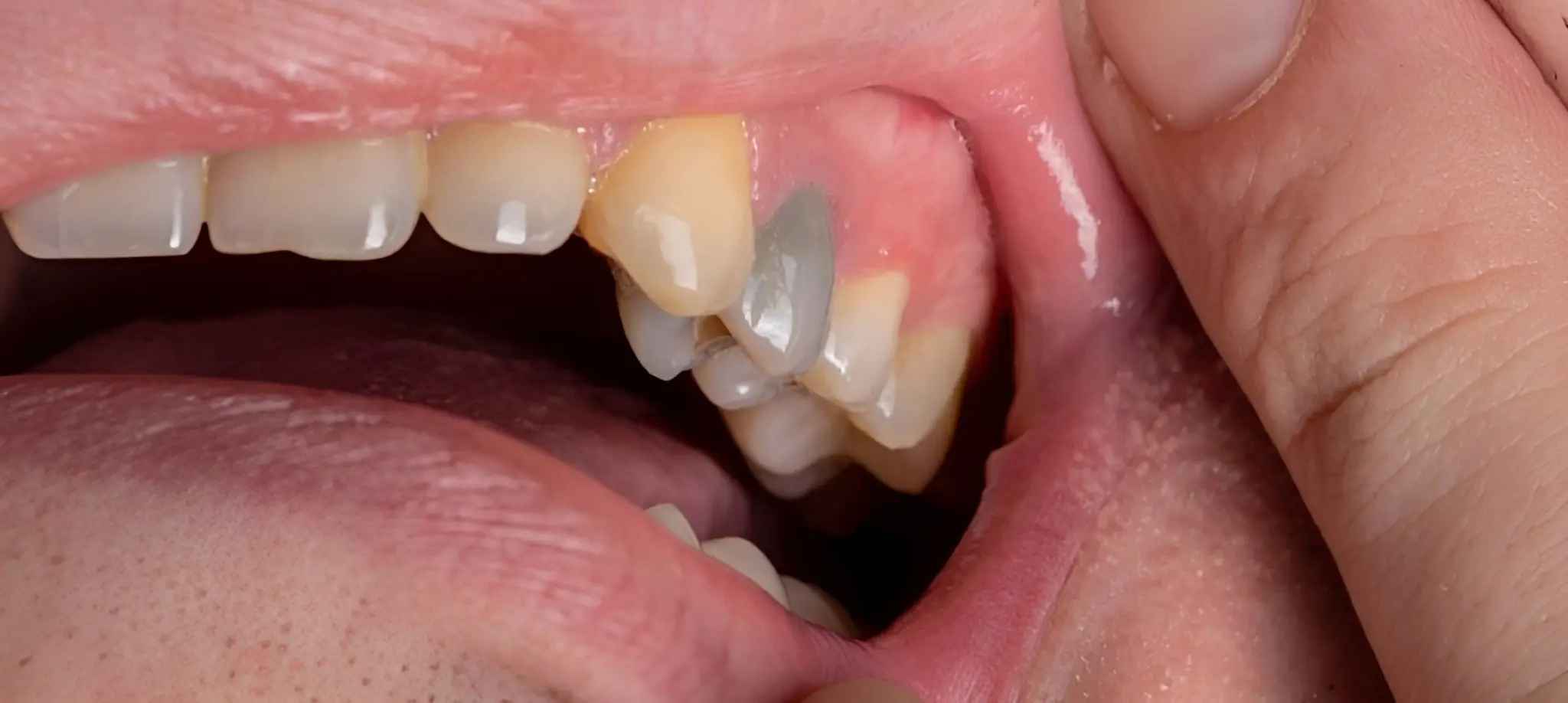
تغییر رنگ دندان به سمت سیاهی ، از رایج ترین مشکلات مرتبط با سلامت دهان و دندان محسوب میشود که عوامل مختلفی در بروز آن نقش دارند. این پدیده میتواند در هر نوع دندانی، از جمله دندانهای جلو، عقب، دندان های شیری کودکان یا دندانهای دائمی بزرگسالان مشاهده شود و علاوه بر تأثیر نامطلوب بر ظاهر فرد ، ممکن است نشان دهنده نگرانی هایی در زمینه سلامت عمومی باشد. در این مقاله ، تلاش شده است تا با بررسی دقیق علل ایجاد سیاهی دندان ، راهکارهای درمانی مؤثر و روش های پیشگیری از این عارضه، اطلاعات جامعی در اختیار خوانندگان قرار گیرد.
انواع سیاه شدن دندان
- سیاه شدن بیرونی دندانهای جلو و عقب
- تغییر رنگ داخلی دندان
- سیاه شدن ریشه دندان
- لکهها و نقاط سیاه روی دندان
- تغییر رنگ دندانهای ترمیم شده ، روکش شده و عصبکشی شده
سیاه شدن بیرونی دندان های جلو و عقب
سیاه شدن دندانهای جلو شایعتر است و عموماً به دلایل زیر رخ میدهد:
تجمع پلاک و جرم دندان :
پلاک و جرم دندان حاصل ترکیب مواد معدنی موجود در بزاق با باقیماندههای غذایی است که در طول زمان سخت شده و ممکن است رنگ تیره به خود بگیرد.
رنگدانههای خوراکی (مثل قهوه و چای) :
ترکیبات رنگی موجود در این نوشیدنیها به سطح دندان چسبیده و باعث ایجاد لکههای تیره میشوند.
مصرف دخانیات :
نیکوتین و قطران موجود در سیگار و سایر مواد دخانی، رنگ دندانها را به سمت قهوهای یا سیاهی سوق میدهند.
عوامل زیستمحیطی و ژنتیکی :
زندگی در مناطق با آب حاوی فلوراید بالا یا عوامل ژنتیکی ممکن است به ایجاد لکههای دندانی منجر شود.
نکته ویژه :
سیاه شدن دندانهای عقب کمتر مشاهده میشود و معمولاً نشانهای از پوسیدگی شدید یا عدم رعایت بهداشت است. این دندانها به دلیل موقعیت قرارگیری در انتهای دهان ، کمتر در معرض دید هستند اما تمیز کردن آنها به دلیل دسترسی سخت تر، چالش برانگیز است. تجمع جرم در این ناحیه شایعتر بوده و استفاده منظم از نخ دندان مخصوص نواحی عقب دهان و معاینات دورهای دندانپزشکی ، نقش کلیدی در پیشگیری از سیاهی این دندانها دارد.
تغییر رنگ داخلی دندان
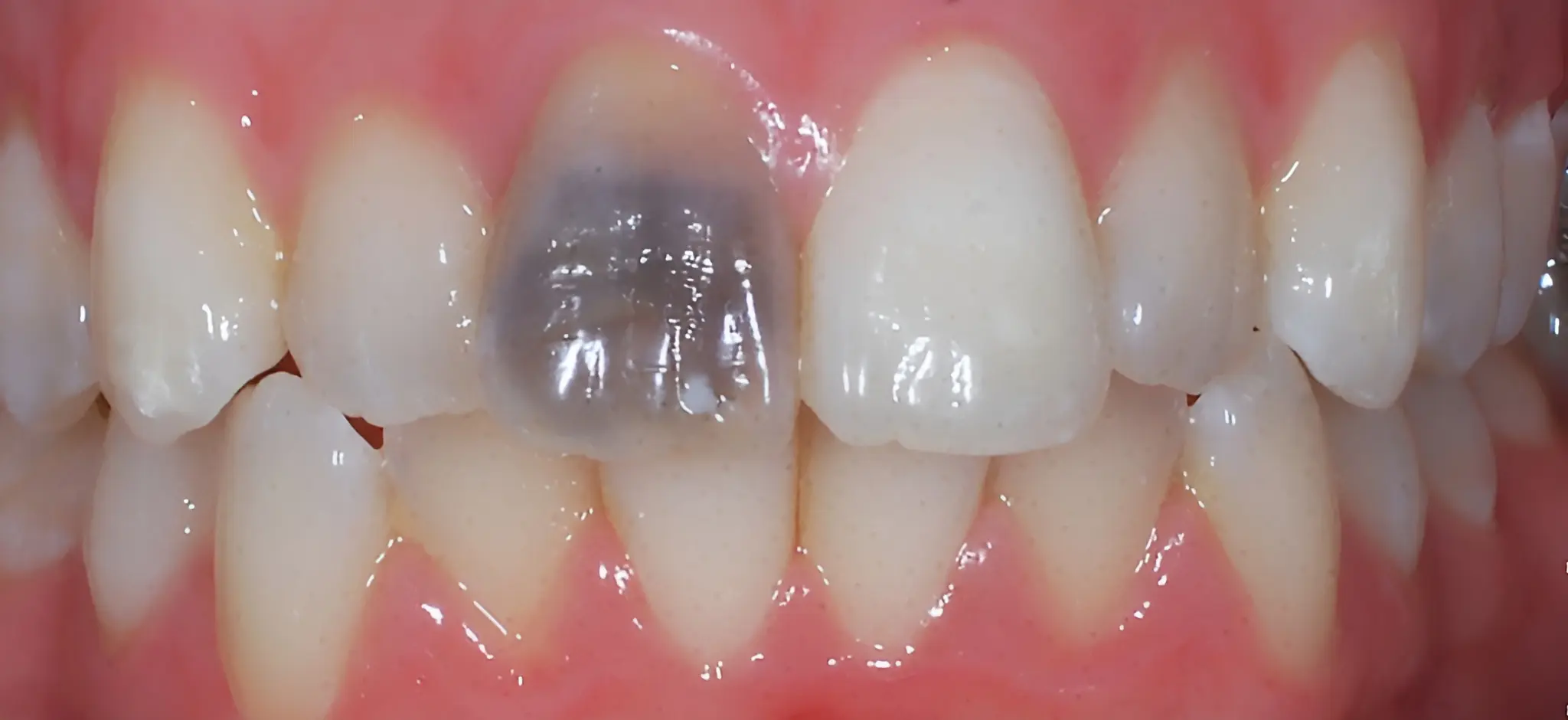
این نوع سیاهی که منشأ آن از ساختار درونی دندان است، معمولاً به دلایل زیر ایجاد میشود :
عفونت و نکروز پالپ دندان :
آسیبهای شدید (مثل ضربه یا ترک عمیق) میتواند منجر به عفونت و مرگ بافت عصبی-عروقی دندان (پالپ) شود. این فرآیند با انتشار رنگدانههای ناشی از تجزیه بافتها، باعث تیرگی دائمی ساختار داخلی دندان میگردد.
پرکردگیهای قدیمی با مواد فلزی :
مواد پرکننده فلزی مانند آمالگام، با گذشت زمان در اثر واکنشهای شیمیایی یا اکسیداسیون ، ممکن است به دندان نفوذ کرده و باعث ایجاد ظاهری خاکستری یا سیاه در دندان شوند.
پوسیدگی پیشرفته :
سطحی : با تجمع پلاکهای باکتریایی و تولید اسید آغاز میشود که ابتدا مینای دندان را تخریب میکند.
عمیق : در صورت عدم درمان، پوسیدگی به لایه عاج و پالپ دندان نفوذ کرده و با تخریب بافتها و ایجاد خونریزی داخلی، رنگ دندان را به سمت سیاهی یا قهوهای تغییر میدهد.
نکته کلیدی :
تغییر رنگ داخلی دندان اغلب نشانهای از مشکلات جدی مانند عفونت یا پوسیدگی عمیق است و نیازمند درمان تخصصی (مثل عصبکشی یا ترمیم پیشرفته) میباشد. تشخیص به موقع و مراجعه به دندانپزشک برای جلوگیری از پیشرفت آسیب، ضروری است.
تغییر رنگ داخلی دندان : تشخیص و اقدامات درمانی
سیاه شدن داخلی دندانها اغلب بهصورت تدریجی و بدون علائم واضح پیشرفت میکند، بهگونهای که ممکن است تا بروز نشانههایی مانند درد شدید ، تورم لثه یا حساسیت به دمای غذاها ، مورد توجه قرار نگیرد. در چنین مواردی ، مراجعه فوری به دندانپزشک و استفاده از روشهای تصویربرداری پیشرفته (مانند رادیوگرافی دیجیتال یا CBCT) برای ارزیابی دقیق وضعیت پالپ و ریشه دندان ضروری است. اگر علت سیاهی ، نکروز (مرگ) بافت عصبی دندان تشخیص داده شود ، درمان ریشه (عصبکشی) همراه با تخلیه بافتهای عفونی و بازسازی تاج دندان با مواد همرنگ ، تنها راه حفظ دندان و جلوگیری از گسترش آسیب است.
فرآیند تشخیص و مراحل درمان
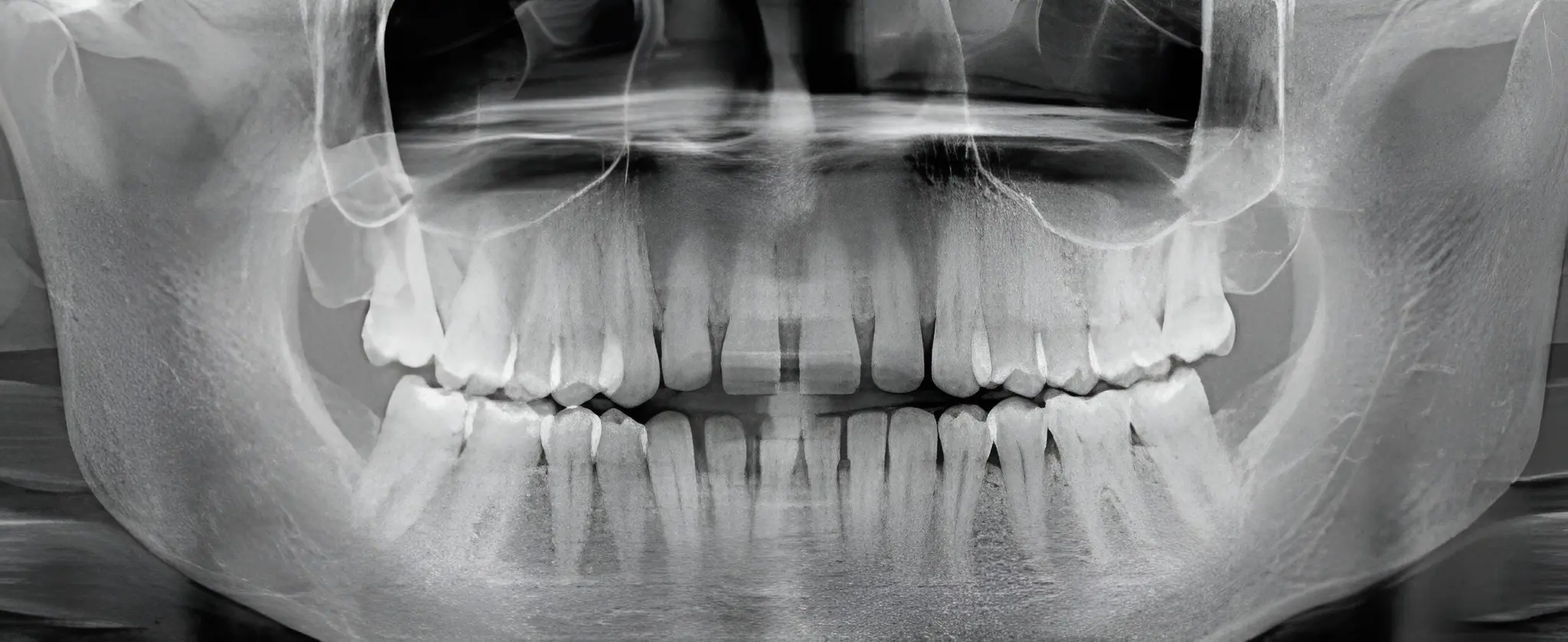
تشخیص دقیق :
دندانپزشک با بررسی تصاویر رادیوگرافی ، گستردگی پوسیدگی ، وضعیت پالپ و احتمال انتشار عفونت به استخوان فک را ارزیابی میکند.
در موارد پیچیده ، استفاده از سیتی اسکن سهبعدی به درک بهتر آناتومی ریشه و برنامهریزی درمان کمک میکند.
کنترل عفونت :
در صورت وجود عفونت فعال (مانند آبسه دندانی) ، ابتدا مصرف آنتیبیوتیکهای تجویزی و ضدعفونیکنندههای موضعی برای کاهش التهاب ضروری است.
درمان نهایی :
عدم درمان به موقع سیاهی داخلی دندان میتواند به از دست دادن دندان، عفونت سیستمیک یا آسیب به استخوان فک منجر شود. بنابراین، حتی در صورت عدم وجود درد، پیگیری دورهای با دندانپزشک توصیه میشود.
نکته حیاتی :
عدم درمان به موقع سیاهی داخلی دندان میتواند به از دست دادن دندان ، عفونت سیستمیک یا آسیب به استخوان فک منجر شود. بنابراین ، حتی در صورت عدم وجود درد ، پیگیری دورهای با دندانپزشک توصیه میشود.
سیاه شدن ریشه دندان
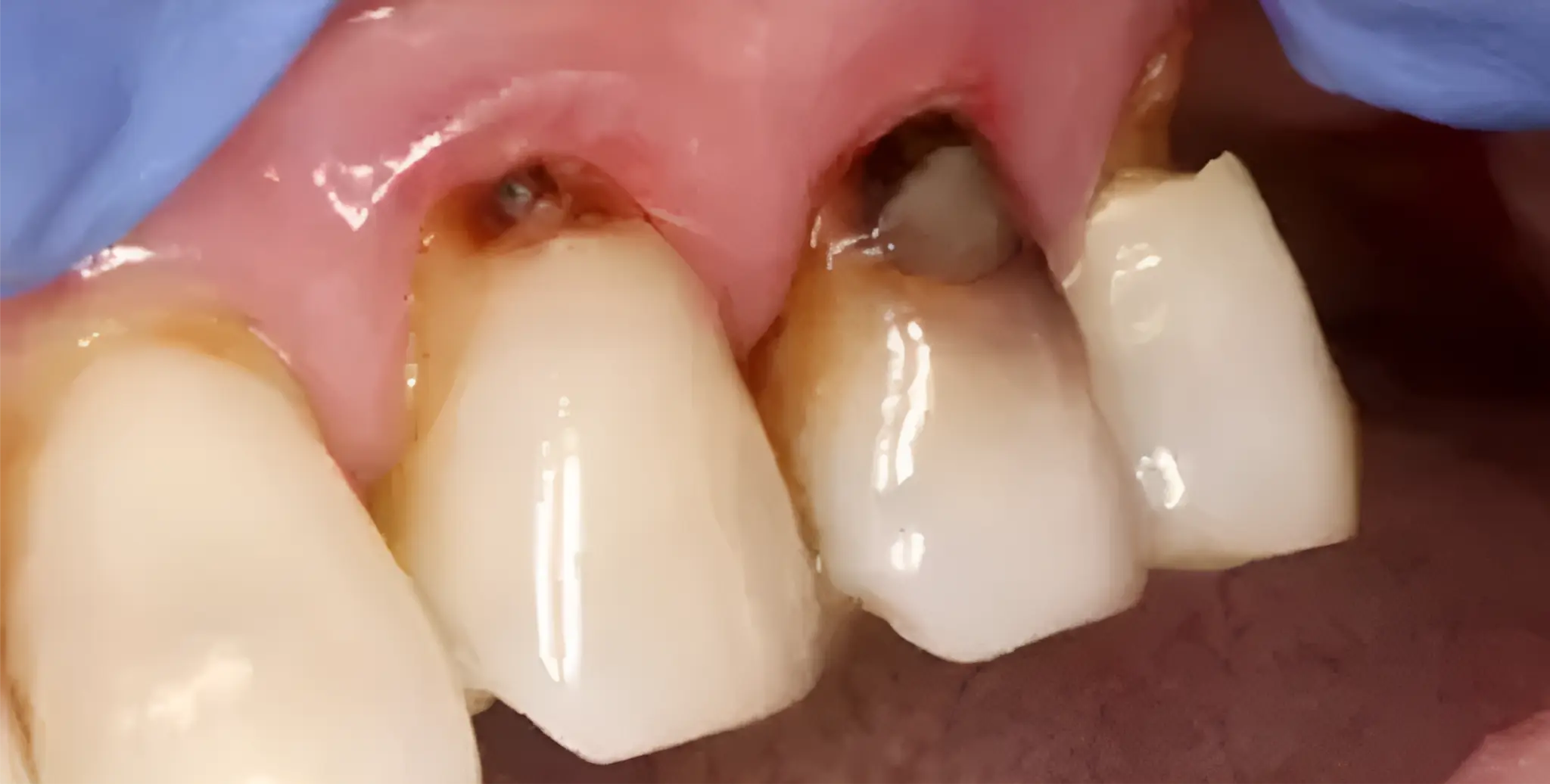
این نوع تغییر رنگ که عموماً با چالشهای پیچیده تری همراه است ، معمولاً به دلایل زیر ایجاد میشود :
تحلیل لثه و قرارگیری ریشه در معرض محیط :
عقبنشینی لثه (جینجیوال رسیژن) باعث نمایان شدن سطح ریشه دندان میشود. از آنجا که ریشه فاقد لایه محافظ مینا است، مستعد جذب رنگدانهها و تغییر رنگ از زرد تا سیاه میباشد.
عفونتهای مزمن پریودنتال :
در موارد نادر ، عفونتهای طولانیمدت اطراف ریشه (مثل آبسه پری اپیکال) همراه با تحلیل استخوان و لثه ، میتواند به تدریج باعث تیرگی ریشه شود.
شکست درمان ریشه (عصبکشی ناقص) :
باقی ماندن باکتریها در کانالهای ریشه به دلیل درمان ناکارآمد، ممکن است به انتشار رنگدانههای تیره در ساختار دندان منجر گردد.
پیامدها و درمان :
سیاهی ریشه دندان اغلب نشانهای از بیماریهای پیشرفته لثه، شکستگی ریشه یا عفونتهای عمیق است. تشخیص دقیق با استفاده از رادیوگرافی پانورامیک یا پروبینگ پریودنتال انجام میشود. درمان ممکن است شامل موارد زیر باشد:
جرمگیری و تسطیح ریشه (برای حذف پلاکهای زیرلثهای)
جراحی پیوند لثه (برای پوشش ریشه نمایانشده)
کشیدن دندان و جایگزینی با ایمپلنت (در موارد آسیب غیرقابل ترمیم)
عوامل خطر تشدیدکننده
مصرف دخانیات و الکل (کاهش جریان خون لثه و تضعیف سیستم ایمنی)
بیماریهای سیستمیک مانند دیابت کنترلنشده (افزایش التهاب لثه)
بهداشت دهان ضعیف (تجمع پلاک و تسریع تحلیل لثه)
توجه : درمان زودهنگام نه تنها از گسترش سیاهی جلوگیری میکند ، بلکه احتمال نیاز به روشهای تهاجمی را کاهش میدهد.
لکهها و نقاط سیاه روی دندان
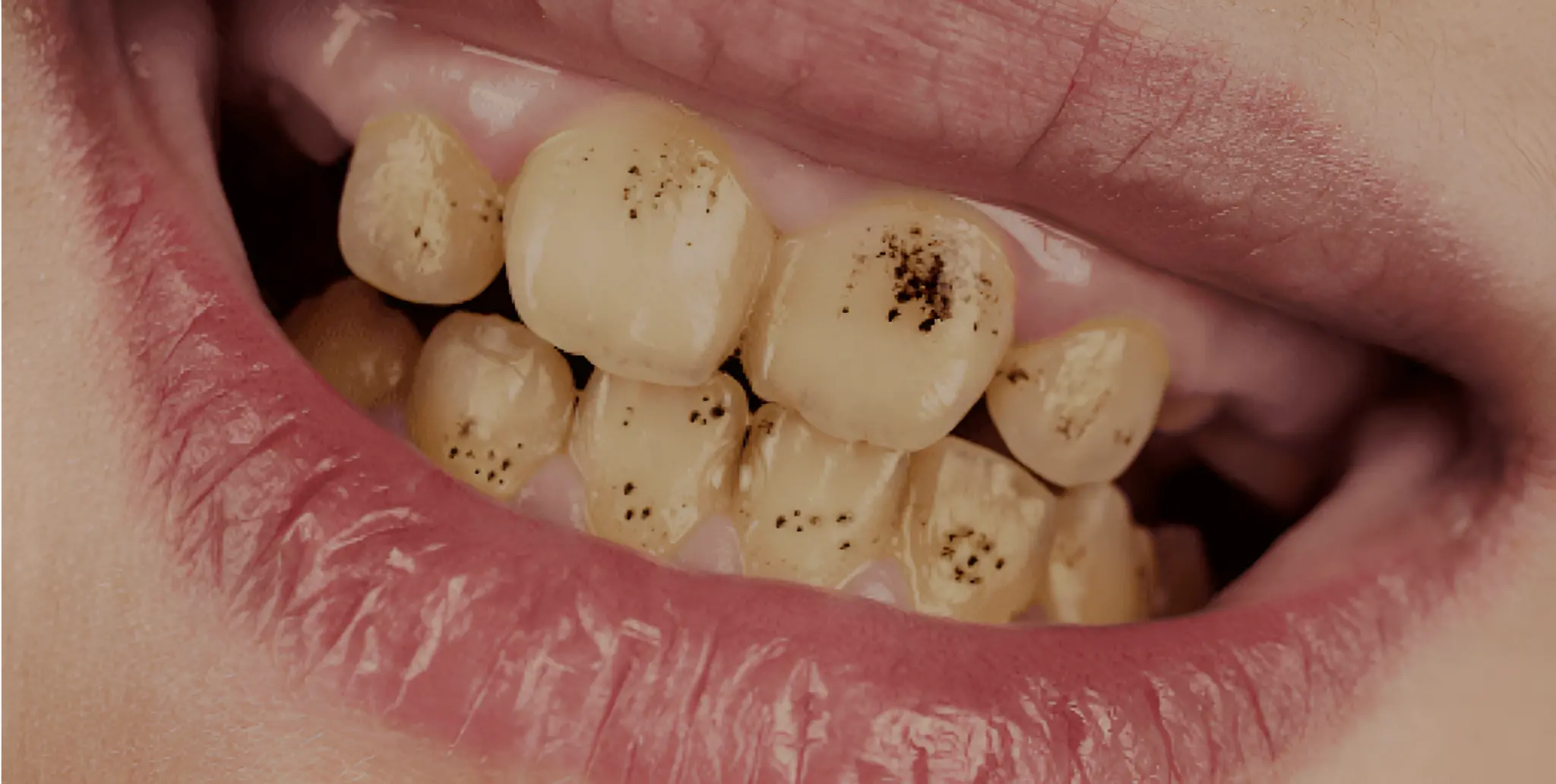
علل شایع ایجاد لکههای سیاه :
پوسیدگی اولیه مینا : نقاط سیاه ریز اغلب نشانهای از تخریب اولیه مینای دندان توسط اسیدهای باکتریایی هستند.
تجمع رسوبات رنگی : باقیماندن ذرات غذاهایی مانند چغندر، زردچوبه یا نوشیدنیهای رنگی در شیارهای دندان.
فلوئوروزیس یا هیپرکلسیفیکاسیون : مصرف بیش از حد فلوراید (در کودکی) یا وجود املاح معدنی مانند آهن در آب آشامیدنی ، میتواند لکههای دائمی ایجاد کند.
راهکارهای مدیریت و پیشگیری :
تمیزکاری حرفهلی هر ۶ ماه (برای حذف لکههای سطحی)
استفاده از خمیردندان ضدلک حاوی سیلیکا
فیشور سیلانت (پوشش شیارهای دندان برای جلوگیری از تجمع پلاک)
محدودکردن مصرف مواد رنگی و اسیدی
هشدار :
اگر لکههای سیاه بهسرعت گسترش یابند ، یا همراه با حساسیت به گرما/سرما باشند ، ممکن است نشانه پوسیدگی فعال باشند. در این موارد ، مراجعه فوری به دندانپزشک برای بررسی احتمال نیاز به ترمیم یا درمان ریشه ضروری است.
تغییر رنگ دندانهای ترمیم شده ، روکش شده و عصبکشی شده
تغییر رنگ این دندانها به سمت سیاهی، اغلب نشانگر مشکلاتی در فرآیند درمان، فرسودگی مواد یا عوارض ثانویه است. بررسی علل و راهکارهای مدیریت آن به شرح زیر است :
تغییر رنگ دندانهای ترمیم شده ، روکش شده و عصبکشی شده
دندان پرشده (ترمیم شده)
نشت مواد ترمیمی قدیمی :
مواد پرکننده مانند آمالگام نقره یا کامپوزیت ها ممکن است با گذشت زمان به دلیل سایش ، ترک خوردن یا انقباض مواد ، دچار نشت شوند. این نفوذ باکتریها به زیر ترمیم را تسهیل کرده و منجر به پوسیدگی ثانویه و تغییر رنگ دندان میگردد.
علائم هشداردهنده : حساسیت به سرما/گرما ، مشاهده خط تیره در حاشیه پرکردگی.
پوسیدگی جدید اطراف ترمیم :
عدم رعایت بهداشت دهان باعث تجمع پلاک در مرز بین دندان و مواد ترمیمی میشود. این پوسیدگی ثانویه به دلیل شباهت رنگ به محیط اطراف، گاهی به شکل لکهای سیاه در اطراف پرکردگی ظاهر میشود.
دندان عصبکشی شده
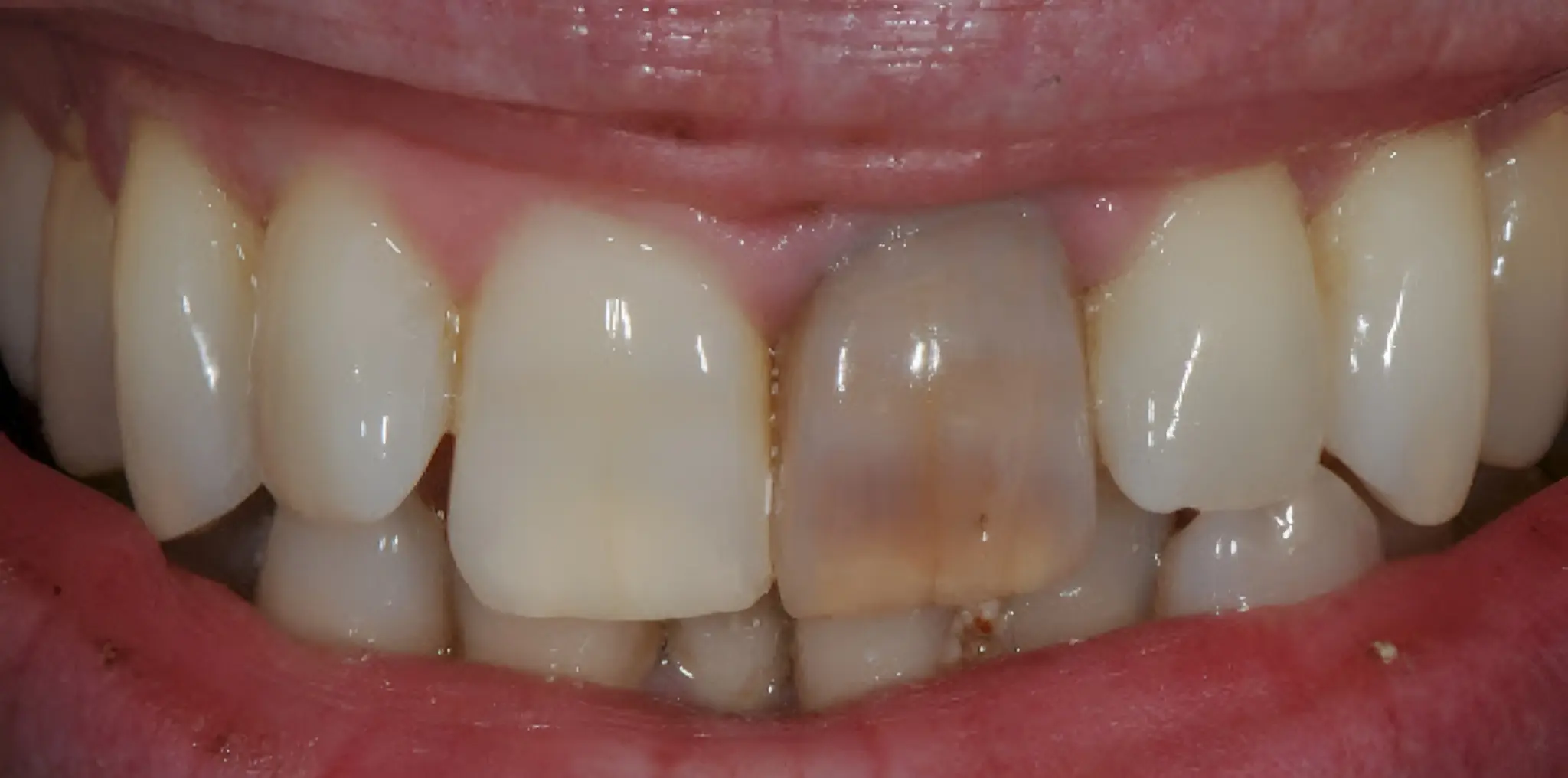
تغییر رنگ ناشی از نکروز باقیمانده :
اگر در فرآیند عصبکشی ، بافت عصبی به طور کامل تخلیه نشود ، تجزیه باقیمانده بافتها میتواند باعث انتشار رنگدانههای تیره در ساختار دنتین و عاج دندان شود.
عوامل تشدیدکننده : استفاده از مواد قدیمی مانند «گوتاپرکا» بدون بلیچینگ داخلی در مرحله پایانی.
شکستگی ریشه یا نفوذ باکتری :
ترکهای میکروسکوپی در ریشه یا مهر و موم ناکافی کانال، امکان نفوذ باکتری و ایجاد عفونت مزمن را فراهم میکند که با تیرگی دندان همراه است.
دندان زیر روکش یا کامپوزیت
پوسیدگی زیر روکش :
اگر روکش به درستی با دندان تطابق نداشته باشد (مثلاً به دلیل طراحی نادرست یا سیمانکاری ضعیف) ، فضای بین دندان و روکش به محل تجمع پلاک تبدیل شده و پوسیدگی پیشرونده رخ میدهد.
علائم : بوی بد دهان ، احساس تلخی مزمن، یا مشاهده لبه سیاه در قاعده روکش.
تغییر رنگ مواد ترمیمی :
روکشهای فلزی (مثل PFM) ممکن است در طول زمان اکسید شده و سایهای خاکستری از طریق لبه لثهای روکش نمایان شود.
کامپوزیتهای قدیمی نیز به مرور زمان به دلیل جذب رنگدانههای خوراکی، زرد یا قهوهای میشوند.
راهکارهای تشخیص و درمان
ارزیابی تخصصی :
استفاده از رادیوگرافی دیجیتال برای بررسی پوسیدگی زیر ترمیمها یا عفونت احتمالی.
آزمایش ترانس ایلومینیشن (نورگذاری) برای شناسایی ترکهای نامرئی.
گزینههای درمانی :
تعویض ترمیم فرسوده : جایگزینی آمالگام با کامپوزیت همرنگ یا سرامیک برای جلوگیری از نشت و بهبود زیبایی.
بلیچینگ داخلی : تزریق مواد سفیدکننده به داخل محفظه پالپ دندان عصبکشی شده و سیل مجدد آن.
روکش جدید : در موارد تخریب گسترده ساختار دندان ، استفاده از روکش تمام سرامیک یا زیرکونیا برای استحکام و زیبایی.
کشیدن و ایمپلنت : تنها در مواردی که دندان غیرقابل نجات باشد (مثل شکست عمودی ریشه).
پیشگیری :
معاینات ۶ ماهه برای بررسی سلامت ترمیمها.
استفاده از محافظ شبانه (نایت گارد) در بیماران مبتلا به دندانقروچه.
هشدار :
تغییر رنگ دندانهای ترمیم شده را هرگز نباید نادیده گرفت ، زیرا ممکن است نشانه پیشرفت پوسیدگی به پالپ یا ایجاد آبسه باشد. درمان به موقع از هزینههای بالاتر و روشهای پیچیده جلوگیری میکند.
سیاه شدن دندانهای کودکان : یک هشدار برای والدین

تغییر رنگ دندانهای شیری به سمت سیاهی ، پدیدهای شایع اما قابل پیشگیری است که نیازمند توجه ویژه خانوادههاست. به دلیل نازکتر بودن مینا و عاج دندانهای شیری نسبت به دندانهای دائمی، این دندانها مستعدتر به پوسیدگی و تغییر رنگ هستند. درک دلایل این مشکل اولین گام برای حفظ سلامت دهان کودک است.
علل کلیدی سیاه شدن دندانهای شیری
- مصرف قطره آهن
- بهداشت دهان ضعیف
- تروما (ضربه به دندان)
- عفونتهای باکتریال یا قارچی
- پوسیدگی گسترده ناشی از شیر شبانه (Early Childhood Caries)
مصرف قطره آهن :
قطرههای مکمل آهن مورد استفاده در نوزادان، به دلیل ترکیبات شیمیایی خود (مانند سولفات آهن)، تمایل به ایجاد لکههای سیاه روی دندان دارند. این لکهها معمولاً سطحی هستند اما در صورت عدم شستشوی دهان پس از مصرف، به مرور زمان پایدار میشوند.
بهداشت دهان ضعیف :
باقی ماندن ذرات شیر (به ویژه شیر شبانه) یا غذاهای شیرین روی دندانها، محیطی ایدهآل برای رشد باکتریهای تولیدکننده اسید و رنگدانه فراهم میکند. این باکتریها همزمان با تخریب مینا، رنگدانههای تیره نیز ایجاد میکنند.
تروما (ضربه به دندان) :
زمین خوردن یا ضربه به دهان میتواند باعث خونریزی داخلی پالپ دندان شیری شود. تجزیه هموگلوبین موجود در گلبولهای قرمز، رنگدانههای سیاه/قهوهای در عاج دندان آزاد کرده و تغییر رنگ دائمی ایجاد میکند.
عفونتهای باکتریال یا قارچی :
عفونتهایی مانند کاندیدیازیس دهانی (برفک) یا آبسههای دندانی میتوانند با ایجاد پلاکهای سیاه یا زخمهای تیره روی سطح دندان همراه باشند.
پوسیدگی گسترده ناشی از شیر شبانه (Early Childhood Caries) :
تغذیه مداوم با شیر (خصوصاً شبها ) بدون تمیز کردن دندانها ، باعث تجمع باکتریهای استرپتوکوک موتانس میشود. این باکتریها با تولید اسید ، ابتدا دندانهای پیشین بالا را تخریب کرده و الگویی خاص به نام پوسیدگی شیشه شیر ایجاد میکنند که با سیاهی عمومی دندانها همراه است.
راهکارهای پیشگیری و درمان
پاکسازی پس از مصرف قطره آهن : استفاده از گاز استریل مرطوب برای تمیز کردن لثه و دندانهای نوزاد بلافاصله پس از مصرف قطره آهن.
شروع مسواک زدن از رویش اولین دندان : استفاده از مسواک نرم مخصوص کودکان و خمیردندان فاقد فلوراید تا ۳ سالگی.
اصلاح الگوی تغذیه شبانه : قطع شیردهی شبانه پس از به خواب رفتن کودک و شستشوی دهان با آب.
مراجعه زودهنگام به دندانپزشک اطفال : حتی در صورت عدم وجود درد، معاینه هر ۶ ماه یکبار از ۱ سالگی توصیه میشود.
درمانهای تخصصی :
هال تراپی (استفاده از نیترات نقره برای توقف پوسیدگی در مراحل اولیه)
روکش استیل ضدزنگ (برای حفظ دندانهای شدیداً پوسیده)
فلورایدتراپی (تقویت مینای دندانهای ضعیف)
هشدار:
عدم درمان دندانهای شیری سیاهشده میتواند به عفونت استخوان فک ، آسیب به جوانه دندان دائمی یا مشکلات جویدن و تکلم کودک منجر شود. حتی اگر دندان شیری قرار است بیفتد ، حفظ سلامت آن تا زمان ریزش طبیعی ضروری است!
درمان سیاه شدن دندان
مشکل، نیازمند رویکردهای درمانی متفاوتی است. در اینجا به بررسی روشهای رایج درمانی میپردازیم:
تمیز کردن سطحی و جرمگیری : حذف پلاک و جرمهای سختشده (تارتار) که به سطح دندان چسبیدهاند.
بلیچینگ (سفید کردن دندان) : لکههای سطحی ناشی از رنگدانههای غذایی، قهوه، چای یا سیگار.
ترمیم یا تعویض مواد پرکننده قدیمی : تغییر رنگ ناشی از نشت مواد ترمیمی (مثل آمالگام) یا پوسیدگی زیر ترمیم.
درمانهای خانگی (با احتیاط) : مخلوط جوش شیرین با آب بهعنوان خمیر دندان خانگی.
هشدار : استفاده بیش از حد از جوش شیرین میتواند به مینای دندان آسیب بزند.
درمان تخصصی برای کودکان : برای لکههای ناشی از قطره آهن میتوان از تمیز کردن حرفهای توسط دندانپزشک اطفال با استفاده از ابزارهای پولیش ملایم و همچنین از خمیردندانهای مخصوص کودکان برای کاهش تجمع لکهها استفاده کرد.
پیشگیری از سیاه شدن دندان
رعایت بهداشت دهان و دندان
مسواک زدن: حداقل دو بار در روز با خمیردندان حاوی فلوراید.
نخ دندان: تمیز کردن بین دندانها بهصورت روزانه.
دهانشویه: استفاده از دهانشویههای ضدعفونیکننده برای کاهش باکتریها.
تغذیه مناسب
پرهیز از مواد رنگی: کاهش مصرف قهوه، چای، نوشابه و غذاهای حاوی رنگهای مصنوعی.
کاهش قند و شیرینی: محدود کردن مصرف مواد قندی برای جلوگیری از پوسیدگی.
مراجعه منظم به دندانپزشک
چکاپ هر ۶ ماه: بررسی سلامت دندانها و جرمگیری حرفهای.
تشخیص زودهنگام: شناسایی مشکلات احتمالی قبل از پیشرفت.
استفاده صحیح از مکملهای آهن در کودکان
روش مصرف: چکاندن قطره آهن در ته حلق برای جلوگیری از تماس مستقیم با دندانها.
انتخاب برند مناسب: استفاده از برندهایی مانند سیدرال که کمتر باعث تغییر رنگ دندانها میشوند.
تمیز کردن دندانها: شستشوی دهان یا مسواک زدن بلافاصله پس از مصرف قطره آهن.
علت سیاه شدن دندانهای مصنوعی
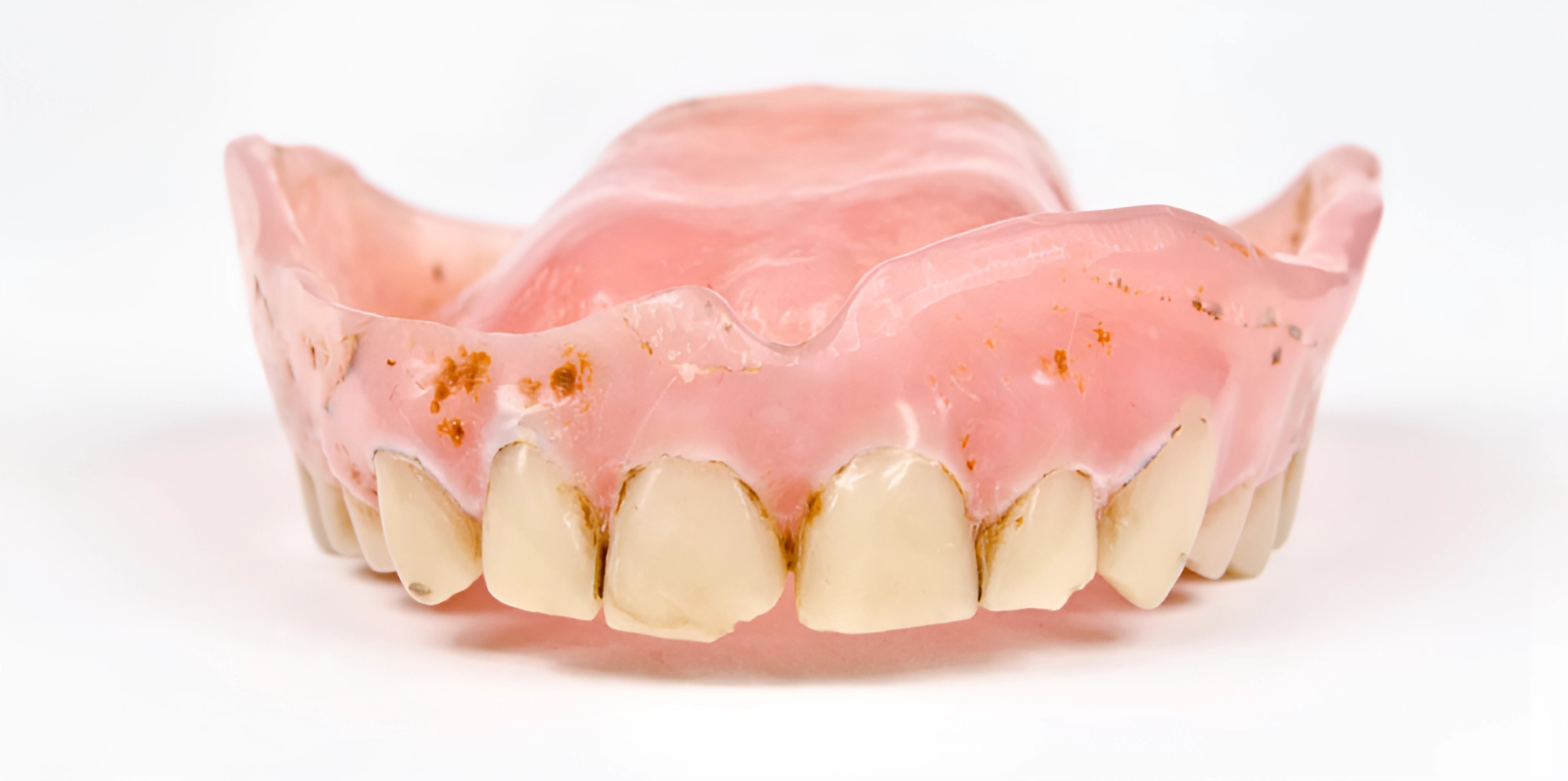
تغییر رنگ دندانهای مصنوعی، از جمله روکشها، ایمپلنتها و پروتزهای متحرک، میتواند ناشی از عوامل مختلفی باشد. درک این دلایل به پیشگیری و درمان به موقع کمک میکند. در زیر به برخی از علل اصلی سیاه شدن دندانهای مصنوعی اشاره میکنیم :
تغییر رنگ مواد مصنوعی
کیفیت پایین مواد :
برخی مواد مورد استفاده در ساخت دندانهای مصنوعی (مانند آکریلیک یا کامپوزیت) ممکن است در طول زمان تحت تأثیر نور ، دما یا pH دهان تغییر رنگ دهند. مواد با کیفیت پایینتر، مستعد جذب رنگدانههای خوراکی هستند.
کامپوزیتهای دندانی :
کامپوزیتها به دلیل ساختار متخلخل خود، رنگدانههای موجود در قهوه، چای، نوشابه و دخانیات را جذب کرده و به مرور زمان تیره میشوند.
تجمع پلاک و رسوبات
بهداشت ناکافی :
عدم مسواک زدن منظم یا تمیز نکردن پروتزها باعث تجمع پلاک و رسوبات معدنی (تارتار) روی سطح دندانهای مصنوعی میشود. این رسوبات به مرور زمان سخت شده و رنگ تیره به خود میگیرند.
تغییرات شیمیایی
واکنش با مواد غذایی و نوشیدنیها :
نوشیدنیهای اسیدی (مانند نوشابه) یا رنگدانهدار (مانند قهوه و چای) میتوانند به سطح دندانهای مصنوعی نفوذ کرده و باعث تغییر رنگ شوند.
مواد شیمیایی مضر :
استفاده از دهانشویههای حاوی کلرهگزیدین یا مواد تمیزکننده غیراستاندارد میتواند به تغییر رنگ مواد مصنوعی منجر شود.
پوسیدگی زیر پروتز
پوسیدگی دندانهای طبیعی باقیمانده :
اگر دندانهای طبیعی زیر روکش یا پروتز دچار پوسیدگی شوند، این پوسیدگی میتواند به ساختار پروتز نفوذ کرده و باعث تیرگی آن شود.
مشکلات سلامت دهان
عفونتهای قارچی یا باکتریایی :
عفونتهای مزمن مانند کاندیدیازیس دهانی میتوانند باعث ایجاد لکههای سیاه روی سطح دندانهای مصنوعی شوند.
اقدامات پیشگیری و درمان
بهداشت دهان و دندان : مسواک زدن دندانهای مصنوعی با برس نرم و خمیردندان غیرساینده و همچنین استفاده از نخ دندان مخصوص پروتز برای تمیز کردن زیر روکشها و همچنین شستشوی پروتز با قرار دادن پروتزهای متحرک در محلولهای تمیزکننده مخصوص برای هر شب توصیه میشود.
معاینات منظم دندانپزشکی : چکاپ هر ۶ ماه برای بررسی سلامت دندانهای مصنوعی و تمیز کردن حرفهای آنها صورت میگیرد. این چکاپ سبب تشخیص زودهنگام مشکلاتی مانند پوسیدگی زیر پروتز یا عفونتهای دهانی میشود.
تعویض یا بازسازی مواد مصنوعی : در صورت تغییر رنگ شدیدروکشها یا پروتزهای قدیمی با مواد باکیفیتتر (مانند زیرکونیا یا سرامیک) جایگزین میشوند. از تکنیکهای پولیش حرفهای برای بازگرداندن درخشش اولیه استفاده میگردد.
نتیجهگیری
سیاه شدن دندانهای مصنوعی مشکلی شایع اما قابل پیشگیری است که میتواند ناشی از عوامل مختلفی مانند بهداشت ناکافی، تغییرات شیمیایی یا پوسیدگی باشد. با رعایت بهداشت دهان، مراجعه منظم به دندانپزشک و استفاده از مواد باکیفیت، میتوان از تغییر رنگ دندانهای مصنوعی جلوگیری کرده و عمر آنها را افزایش داد. در صورت مشاهده تغییر رنگ، مشورت با دندانپزشک برای دریافت درمان مناسب ضروری است.
مقالات مشابه
در صورت علاقه مندی به مطالعه بیشتر درباره ” سیاه شدن دندان ؛ هشداری برای بیماری های پنهان ” میتوانید از مقالات معتبر زیر استفاده کنید :

